



Rehabilitación oral integral y manejo de la conducta en paciente de 3 años de edad con caries de la infancia temprana severa. Reporte de caso.
Complete oral rehabilitation and behavior management in 3-year-old patient with severe early childhood caries. Case report.
Recepción: 17 Noviembre 2020
Aprobación: 11 Febrero 2021
Publicación: 01 Marzo 2021
Resumen: Las técnicas de manejo de conducta no farmacológicas son el conjunto de procedimientos destinados a mejorar las habilidades de afrontamiento de un niño, y son útiles para realizar rehabilitaciones orales integrales puesto que disminuyen los niveles de miedo y ansiedad, y a la vez, facilitan la correcta realización del tratamiento. Previo a comenzar los procedimientos odontológicos, se debe evaluar al niño para reconocer su cooperación y grado de madurez psicológica, de esta manera podremos escoger las técnicas que mejor se adapten al paciente. Se ha reportado la eficacia, seguridad y preferencia de los padres por el uso de estas técnicas versus la sedación o anestesia general. El objetivo del presente caso clínico es demostrar que, a través de una correcta selección de las técnicas de manejo conductuales básicas, se logró la colaboración y aceptación del tratamiento de un paciente de 3 años de edad con experiencias dentales negativas previas y caries de la infancia temprana severa.
Palabras clave: manejo de conducta, miedo, ansiedad, rehabilitación oral pediátrica.
Abstract: Non-pharmacological behavior management techniques are the set of procedures aimed to improve a child's coping skills and, are useful for complete oral rehabilitations as they decrease fear and anxiety levels while facilitating the proper realization of treatment. Before starting dental procedures, the child must be evaluated to recognize his cooperation and psychological maturity degree, in this way we will be able to choose the techniques that best suit the patient. The efficacy, safety, and preference of parents for the use of these techniques versus sedation or general anesthesia has been reported. The objective of this clinical case is to demonstrate that, through a correct selection of basic behavioral management techniques, the collaboration and acceptance of treatment by a 3-year-old patient with previous negative dental experiences and severe early childhood caries was achieved.
Keywords: behavior management, fear, anxiety, pediatric oral rehabilitation.
Introducción
La caries dental es definida por la Organización Mundial de la Salud (OMS) como un proceso localizado, post eruptivo y patológico, multifactorial que reblandece los tejidos duros dentales hasta formar una cavidad. De acuerdo con el estudio epidemiológico sobre la carga mundial de morbilidad, Global Burden of Disease, la caries dental en dientes permanentes que no recibe tratamiento, es el trastorno de salud más frecuente, ya que afecta aproximadamente a 2.33 mil millones de personas, y en los dientes deciduos afecta a más de 530 millones de niños1. Si las lesiones cariosas no son tratadas a tiempo, pueden afectar a nivel global la salud y la calidad de vida de quien la presenta. Sin embargo, dentro de los factores asociados con la falta de atención oportuna, están los psicosociales como miedo y ansiedad dental (M/A), que en los pacientes pediátricos representan un desafío al momento de entablar el tratamiento odontológico 2.
Los procedimientos dentales suelen ser vistos por los niños como una fuente de dolor y angustia. De hecho, se ha reportado que el M/A dental en pacientes pediátricos pueden presentarse entre el 6% y 42% de los casos3. En consecuencia, se desencadenan comportamientos no colaboradores dentro del entorno clínico que dificultan establecer una comunicación efectiva con el paciente. Algunos estudios sugieren que las causas del M/A dental están relacionadas con factores socioeconómicos, culturales, ansiedad de los padres, experiencias dentales negativas previas, y el temperamento propio del niño 4.
La Academia Americana de Odontología Pediátrica (AAPD), divide el manejo de la conducta del paciente en dos categorías: técnicas no farmacológicas y técnicas farmacológicas. Las técnicas de manejo de conducta no farmacológicas son el conjunto de procedimientos destinados a mejorar las habilidades de afrontamiento de un niño para, de esta forma, disminuir su ansiedad, creando una actitud dental positiva y garantizando tratamientos de calidad5,6. Entre las técnicas no farmacológicas básicas de manejo de comportamiento del paciente están las imágenes positivas pre-visita, observación directa, decir-mostrar-hacer, preguntar-decir-preguntar, reforzamiento positivo, distracción, control de voz, comunicación verbal, etc.4 Previo a seleccionar una o varias técnicas para aplicarlas en el paciente hay que considerar lo siguiente: edad del paciente, nivel de hiperactividad, consentimiento de los padres, prohibición por ley, experiencia en particular con una técnica, facilidad de aplicación y eficacia 7.
El objetivo del presente caso es demostrar que a través del manejo de conducta no farmacológico se pueden realizar tratamientos integrales y de calidad, que además de restablecer la función oral normal del niño, crea experiencias dentales positivas.
Caso clínico
Paciente masculino de 3 años 2 meses de edad, acudió a la faculta de Odontología de la Universidad San Francisco de Quito acompañado de su madre. Se abrió la historia clínica y a la firma del consentimiento informado. El motivo de consulta referido por la madre fue “quiero que le vea los dientes de adelante”, el paciente se presentó asintomático al momento de la consulta; sin embargo, su madre refirió que en las últimas semanas había perdido el apetito porque cada vez que comía se quejaba de dolor. La historia de dieta mostró alto consumo de azúcar al día (>4 momentos) y en las noches para conciliar el sueño, tomaba el seno materno.
A la examinación intraoral, el niño se mostró cauteloso y reservado, pero con voluntad para seguir órdenes, por eso se lo catalogó como positivo (+) en la escala de Frankl. El diagnóstico fue caries de la infancia temprana severa pues presentó más de seis lesiones cariosas, y una restauración previa filtrada. Además, fosas y fisuras profundas.
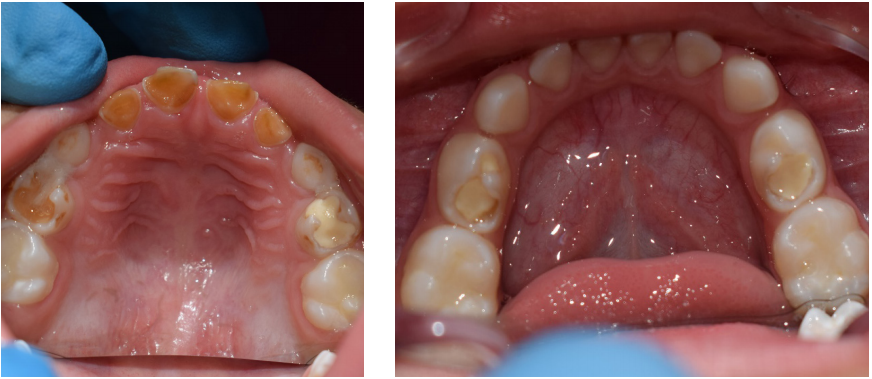
Vista oclusal inicial superior e inferior
Procedimiento
Considerando que las experiencias dentales previas no fueron positivas se dividió el tratamiento en tres etapas: adaptativa, preventiva y restauradora. Para la fase adaptativa, se empleó la técnica de imágenes positivas pre-visita y decir-jugar-hacer con el modelo de Play-Doh Doctor Drill 'n Fill Set®. Una vez que el niño, se sintió confiado, se inició el tratamiento en el sillón odontológico con la fase preventiva, realizando profilaxis y sellantes dentales, y combinando la técnica de decir, mostrar, hacer con el reforzamiento positivo y la comunicación no verbal.
Para la fase restauradora de las piezas dentarias # 5.1, 5.2 y 6.1 se colocó anestesia local infiltrativa, usando como técnicas de manejo de conducta principalmente la distracción y el control de voz. Las mismas técnicas fueron útiles para realizar la pulpectomía y la rehabilitación de la pieza dentaria # 6.2 con poste intraconducto y corona de celuloide. En las piezas dentarias #6.4, 7.4 y 8.4 se hizo remoción selectiva de tejido cariado y se restauró con ionómero de vidrio modificado con resina. Como recompensa a los comportamientos deseados se usaron refuerzos no sociales como una adecuada expresión facial, modulación de voz positiva y demostraciones físicas de afecto apropiadas con el fin de fortalecer la posibilidad de recurrencia de la buena conducta.
La presencia de la madre y el uso de refuerzos no sociales, como premio al buen comportamiento hizo que el niño asocie el tratamiento como una experiencia dental positiva. Al final se consiguió un comportamiento definitivamente positivo (++) en la escala de Frankl y la motivación necesaria para que no tome más el seno materno.
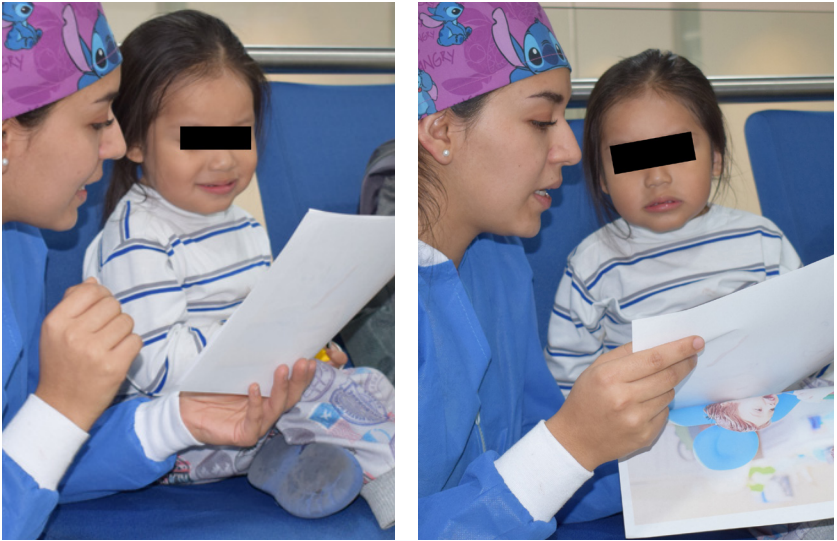
Imágenes positivas pre-visita en sala de espera
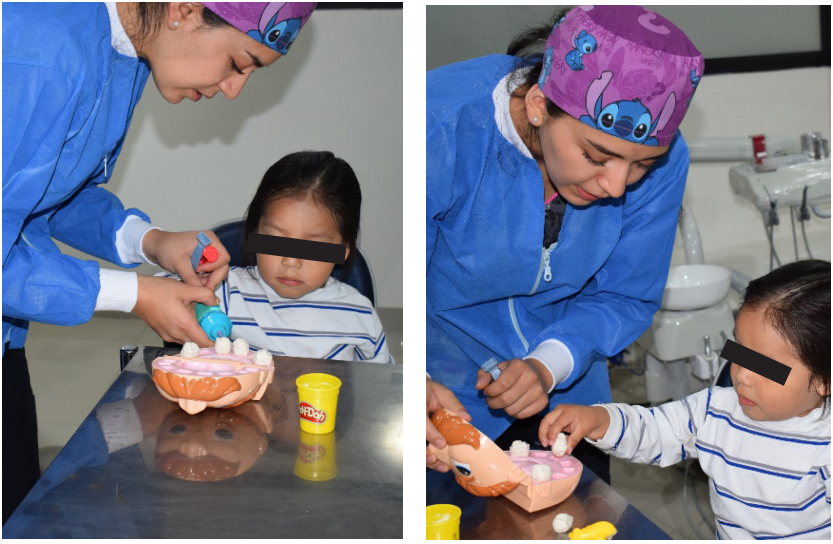
Técnica decir-jugar-hacer con Play-Doh Doctor Drill 'n Fill Set®
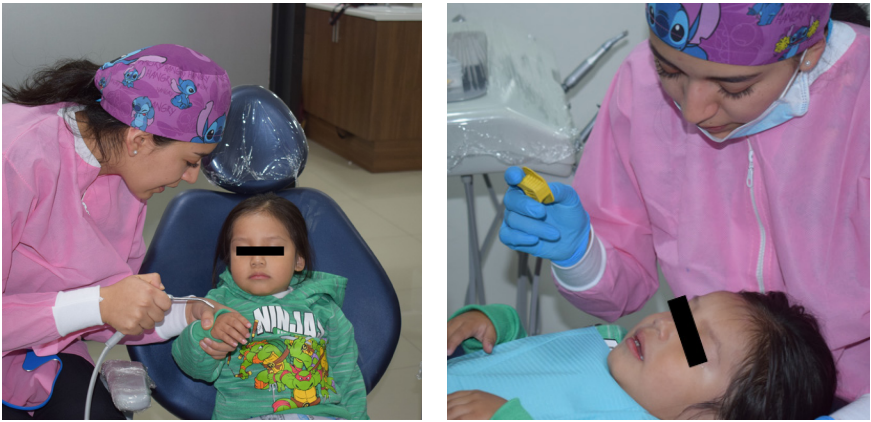
Técnica decir-mostrar-hacer para colocar sellantes dentales
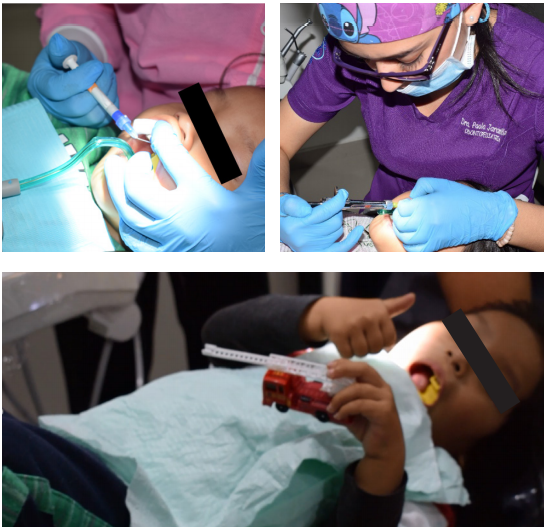
Técnica de distracción en fase restauradora y anestesia local

Técnica de reforzamiento positivo
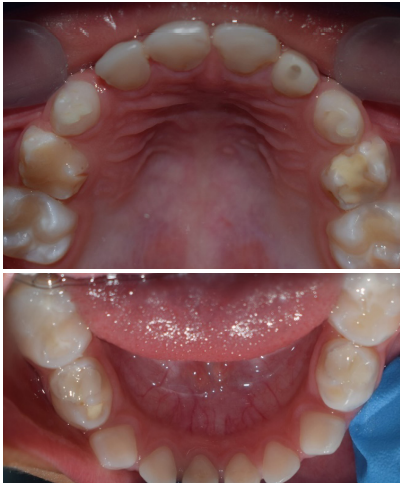
Vista oclusal final superior e inferior
Discusión
De acuerdo con la Academia Americana de Odontopediatría cada paciente que acude a consulta debe ser evaluado y tratado individualmente. Si bien nos podemos enfrentar a niños con comportamientos no receptivos propio de su corta edad, miedo a la atención odontológica, antecedentes de experiencias dentales negativas y ansiedad transmitida por los padres, es fundamental que como Odontopediatras estemos en la capacidad de mejorar estos comportamientos8, a través de un adecuado manejo de conducta no farmacológico. Esto concuerda con el presente caso clínico, pues fue efectivo individualizar y reconocer el grado de madurez psicológica del paciente. Con la previa selección de las técnicas no farmacológicas a usarse se pudo culminar la rehabilitación oral integral.
El manejo de conducta del paciente odontopediátrico se ve principalmente afectado por niveles de miedo y ansiedad, es por eso que se han propuesto varias técnicas para reducirlos y asegurar un adecuado tratamiento odontológico9,10. De acuerdo con Piaget y su teoría del desarrollo cognitivo, los niños de 3 años de edad están dentro de la etapa preoperacional, en la que hay aumento de su vocabulario, atención y concentración por lo que las técnicas de comportamiento no farmacológicas van a ser bastante útiles sobre todo las que involucren la fantasía y la distracción9.
Un estudio publicado por Mohammed y cols., demostró que los odontopediatras prefieren abordar la conducta del paciente primero con técnicas no avanzadas, que hagan énfasis en la comunicación y permitan establecer relaciones empáticas con el niño y sus padres11. En concordancia, una revisión sistemática realizada por Meyer y cols., concluyó que las técnicas de distracción son una excelente estrategia para desviar la atención del niño y reducir efectivamente sus niveles de miedo o ansiedad ante los procedimientos odontológicos. Por ejemplo, contarles una historia en la que se incluyan sus personajes favoritos y jugar con la fantasía permite a los niños ser más receptivos con el tratamiento odontológico y mejora su conducta3,10, tal como se evidenció en el presente caso.
Sin duda, dentro de la toma de decisiones sobre cómo abordar al paciente, los padres de familia cumplen con un rol importante. Es por eso que se han realizado estudios para evaluar sus preferencias por las distintas estrategias de manejo de conducta en Odontopediatría, y la mayoría han sido concluyentes al señalar que las técnicas no farmacológicas como: el reforzamiento positivo, decir-mostrar-hacer, decir-jugar-hacer y la distracción son las preferidas vs las farmacológicas como la anestesia general4,12,13. Esta preferencia según Reinoso y cols., es por los riesgos que implica someter a anestesia general a niños de tres años de edad o menores, para cualquier procedimiento incluyendo el odontológico, pues se podría afectar su posterior desarrollo cerebral, y conducir a largo plazo a trastornos neuroconductuales14,15. Además, según Amin y cols., los niños que ingresan a anestesia general para realizarse procedimientos odontológicos que pueden ir desde restauraciones hasta tratamientos pulpares, extracciones y cementación de mantenedores de espacio, reportan una tasa de recaída o aparición de nuevas lesiones cariosas hasta en el 52% de los casos y apenas seis meses después del tratamiento inicial bajo anestesia general16. En concordancia, un estudio realizado en el 2015, por el mismo autor reportó que si bien la tasa de reincidencia de caries, en estos pacientes ha disminuido en relación con el primer reporte, aún el 21, 6 % de pacientes que han sido tratados por anestesia general vuelven a tener caries al cabo de 3 años17.
Sin embargo, Al Zoubi y cols., sostienen que una vez que las técnicas básicas de manejo de conducta no son suficientes para controlar los niveles de miedo y ansiedad en los niños, y estos interfieren con la correcta instauración del tratamiento, se debe recurrir a técnicas avanzadas como: la estabilización protectora (activa o pasiva), sedación y anestesia general. Cualquiera de las antes mencionadas evitarían que se desarrollen experiencias traumáticas. Un estudio realizado en Alemania reveló que en los últimos años las preferencias de los padres por las técnicas de manejo de conducta han cambiado, identificando a la sedación como la más aceptada para usarse en sus hijos bajo tratamiento odontológico. Esto es consistente con un estudio realizado por Patel y cols., que concluyó que las técnicas avanzadas de conducta son preferidas por los padres cuando el niño está experimentando molestias o dolor en sus piezas dentarias6,18, contrario a lo expuesto en este reporte, donde las técnicas no farmacológicas fueron suficientes para cambiar la conducta del paciente y, obtener resultados satisfactorios.
Previo a establecer estrategias de manejo de conducta en el paciente pediátrico, hay que reconocer el estado de madurez psicológica que tenga, para entonces aplicar en primer lugar las técnicas no farmacológicas que más nos ayuden a generar un comportamiento deseado en el sillón odontológico y un exitoso tratamiento dental.
Conclusión
La colaboración y buen comportamiento del paciente odontopediátrico es fundamental para garantizar la calidad del tratamiento odontológico que se deba realizar. La selección de las técnicas de manejo de conducta debe hacerse evaluando al niño de forma individual, reconociendo su grado de madurez psicológica y teniendo en cuenta la opinión de los representantes o padres de familia. El uso de técnicas de manejo de conducta básicas o no farmacológicas es exitoso para lograr rehabilitaciones orales integrales.
Referencias
1 WHO. Sugars and dental caries. 2017;78(4):1–4.
2 Leão M, Jung E, Dos Santos F, Polina V, Dias D. Nonpharmacologic Intervention on the Prevention of Pain and Anxiety During Pediatric Dental Care. Academic Pediatrics. 2017;17(2):110–119.
3 Prado I, Carcavalli L, Abreu L, Serra-Negra J, Paiva S, Martins C. Use of distraction techniques for the management of anxiety and fear in paediatric dental practice: A systematic review of randomized controlled trials. Int Jour Paed Dent. 2019; 29(5): 650–668.
4 Chang C, Badger G, Acharya B, Gaw A, Barratt M, Chiquet BT. Influence of ethnicity on parental preference for pediatric dental behavioral management techniques. Ped Dent. 2018;40(4):265–271.
5 Radhakrishna S, Srinivasan I, Setty J , Krishma M, Melwani A, Hegde K. Comparison of three behavior modification techniques for management of anxious children aged 4–8 years. Journal of dental anesthesia and pain medicine. 2019; 19(1):29.
6 Al Zoubi L, Schmoeckel J, Mustafa M, Alkilzy M, Splieth C. Parental acceptance of advanced behaviour management techniques in normal treatment and in emergency situations used in paediatric dentistry. Eur Arch Paed Dent. 2019;20(4):319–323.
7 Council R, During P. Guideline on Behavior Guidance for the Pediatric Dental Patient. Ped Den. 2015; 37(5): 57–70.
8 Alarco L, Casas L, Reyes M, Ramírez M. Uso de dos técnicas alternativas de manejo de conducta: musicoterapia y distracción audiovisual, en el control y manejo de ansiedad en pacientes pediátricos de 5 a 10 años. Odt Lat. 2017;7(1):16–24.
9 Vishwakarma A, Bondarde P, Patil S, Dodamani A, Vishwakarma P, Mujawar S. Effectiveness of two different behavioral modification techniques among 5-7-year-old children: A randomized controlled trial. Journal of Indian Soc of Pedod and Prev Dent. 2017;35(2):143–149.
10 Ghadimi S, Estaki Z, Rahhbar P, Shamsiri AR. Effect of visual distraction on children’s anxiety during dental treatment. Eur Arch Paed Dent. 2018;19(4):239–244.
11 Mohamed H, Shariff H, Kokulengya, F. Application of Behavior Management Techniques for Paediatric Dental Patients by Tanzanian Dental Practitioners. 2016;9(1):455–461.
12 Venkataragavan K, Sah J, Kaur M, Trivedi K, Shah S, Virda M. Pro activeness of parents in accepting behavior management techniques. JCDR. 2016;10(7):46–49.
13 Kuşcu Ö, Çaglar E, Sandali N. Parents’ assessments on the effectiveness of nonaversive behavior management techniques. J Dent Sci. 2014 :29–34.
14 Khochfe A, Rajab M, Ziade F, Naja Z, Naja A, Naja Z. The effect of regional anaesthesia versus GA on behavioural functions in children. Anaesth Critical Care Pain Medicine. 2019;38(4):357–361.
15 Reinoso F, Peiré M, Miró J, Torres L, Contreras D. Neurotoxicity of GA in children younger than 3 years and FDA. Rev Soc Españ Dolor. 2017; 24:283–287.
16 Amin MS, Bedard D, Gamble, J. Early Childhood caries, recurrence after comprehensive dental treatment under GA. 2010; 11(6): 269–273.
17 Amin M, Nouri R, ElSalhy M, Shah P, Azarpazhooh A. Caries recurrence after treatment under general anaesthesia for early childhood caries: a retrospective cohort study. Eur Arch Paed Dent. 2015;16(4):325–331.
18 Patel M, Al Zoubi L, Schmoeckel J, Mustafa A, Alkilzy M. Parental acceptance of advanced behaviour management techniques in normal and emergency situations used in paediatric dentistry. 2019;20(1):30–37.
Notas de autor