



Manejo diagnóstico y quirúrgico del Granuloma Central de Células gigantes. A propósito de un caso clínico.
Recepción: 24 Febrero 2020
Aprobación: 31 Julio 2020
Publicación: 01 Septiembre 2020
Resumen: El granuloma central de células gigantes es una patología benigna, intraósea y osteolítica, de origen no odontogénico, no se conoce que se pueda convertir en una patología maligna. Presentamos un caso de paciente masculino de 69 años, el cual presentó un aumento de volumen intraoral maxilar del lado izquierdo, no cuantificado el tiempo de evolución, no doloroso que impedía la colocación de su prótesis dental. Se realizaron estudios de imagen además de la elaboración de modelos estereolitográficos que demostraron la presencia de una amplia zona lítica localizada por debajo de la apertura piriforme. El procedimiento quirúrgico consistió en la enucleación de la masa quística con curetaje agresivo de las paredes óseas y limpieza del campo quirúrgico con soluciones químicas. El objetivo de este trabajo es proporcionar pautas para el diagnóstico de los granulomas centrales de células gigantes para así realizar un tratamiento adecuado sin riesgo de recidivas.
Palabras clave: Granuloma, Células gigantes, Maxilar, Curetaje quirúrgico, Tasa de recurrencia.
Abstract: The central giant cell granuloma is an intraosseous, osteolytic and benign lesion of non-odontogenic origin, with no reports published so far that can become a malignant pathology. We presented a 69-years-old male who presented intraoral volume increase on the left side, evolution time was not quantified, non-painful, prevented the placement of his dental prosthesis. Image studies and stereolithographic models were performed and demonstrate the presence of a wide lithic zone located below the piriform aperture. Cystic mass enucleation, aggressive curettage of bony walls and cleaning of surgical field with chemical solution was done. Our objective is to provide necessary guidelines for central giant cell granuloma diagnosis in order to carry out an adequate treatment without risk of recurrence.
Keywords: Granuloma, Giant cell, Treatment, Maxillary, Surgical curettage, Recurrence rate.
Introducción
Al comienzo del estudio de los quistes orales al granuloma central de células gigantes (GCCG) se lo clasificaba dentro del grupo de osteítis fibrosas quísticas, que incluso podría curarse por si sola1. En 1953, Jaffe describió esta patología por primera vez2. Actualmente se afirma que el GCCG es una patología intraósea, osteolítica y benigna que no tiene origen odontogénico, sin reportes publicados hasta el momento que se pueda convertir en una patología maligna; tiene mayor predilección de presentarse en el borde basal mandíbular que en el maxilar 2:1, existe mayor prevalencia en mujeres y es más común entre la segunda y tercera década de vida.
Clínicamente puede variar desde un subtipo agresivo hasta uno no agresivo; el primero es asintomático y crece paulatinamente, no reabsorbe raíces dentales y se diagnóstica por accidente mediante una radiografía de rutina; por otro lado, el tipo agresivo se puede diagnosticar cuando presenta al menos 3 de los siguientes parámetros: tamaño ≥ de 5cm, dolor, crecimiento rápido y expansivo, desplazamiento de los órganos dentales, reabsorción de raíces dentales y de la cortical ósea 3, 4, estos presentan mayor tasas de recidiva tras su enucleación y legrado quirúrgico entre 15 – 25% de los casos.
Histológicamente presentan proliferación no encapsulada de células mononucleares poligonales impregnadas por células multinucleadas similares a osteoclastos dentro de un estroma vascular y también se pueden observar focos de hemorragia, hemosiderina y trabéculas óseas que se forman dentro del tejido fibroso 4, 5, 6. No existen diferencias histológicas entre los tipos agresivos y no agresivos, existen parámetros inmunohistoquímicos que pueden diferenciar estas dos variantes clínicas específicamente en la identificación de la presencia de macrófagos (CD68 y CD163), patrón vascular (CD34, CD105 y D2-40) y expresión de proteínas reguladoras (p63 y Ki-67)2.
El quiste óseo traumático, ameloblastoma, quiste óseo aneurismático, mixoma odontogénico, tumor marrón del hiperparatiroidismo y quiste nasoalveolar se consideran como sus diagnósticos diferenciales.
El diagnóstico debe ser completo incluyendo estudios clínicos, radiológicos, tomográficos, histológicos, inmunohistoquímicos y estereolitográficos. Establecido el diagnóstico definitivo se debe tratar las lesiones con una escisión quirúrgica y legrado agresivo. Es de gran importancia realizar un trabajo diagnóstico estratificado ya que si estas lesiones no se diagnostican correctamente y se confunden con otras patologías puede comprometer significativamente el pronóstico. Nuestro objetivo fue brindar las pautas necesarias para diagnosticar de forma precisa los granulomas de células gigantes para así realizar un tratamiento adecuado sin riesgo de recidivas7, 8, 9.
Presentación del caso:
Se presenta el caso de un paciente de sexo masculino de 69 años con antecedentes patológicos personales de bloqueo aurículoventricular, marcapasos transvenoso por acceso yugular, marcapasos bicameral, hipertensión arterial crónica, gota y obesidad grado II; con antecedentes quirúrgicos de colecistectomía y prostatectomía, mantenido con medicación para estos padecimientos.
El paciente se presenta al servicio de Cirugía Oral y Maxilofacial para valoración de aumento de volumen intraoral maxilar del lado izquierdo. Clínicamente se observa un área edéntula total maxilar y parcial mandibular con presencia de incisivos y caninos, cambio de color en las mucosas, aumento de volumen en el fondo de vestíbulo maxilar de lado izquierdo con bordes definidos, depresible a la palpación, no doloroso e incomodidad a la colocación de la prótesis dental y al habla.
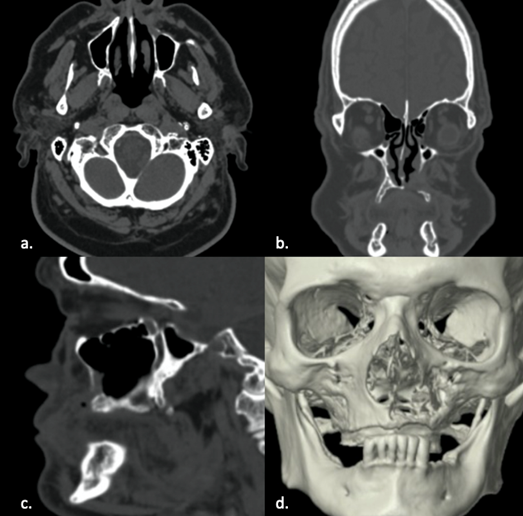
La tomografía computarizada (TC) muestra una imagen isodensa, de bordes bien definidos, discontinuidad de cortical ósea del lado afectado que mide aproximadamente 4x4x3 cm (Fig. 1), se realizó la toma de una biopsia por aspiración que dio como resultado negativo para malignidad, se obtuvo un modelo estereolitográfico donde se muestra la zona lítica del quiste (Fig. 2). Sus diagnósticos diferenciales fueron: quiste nasoalveolar, quiste nasopalatino y quiste nasolabial.
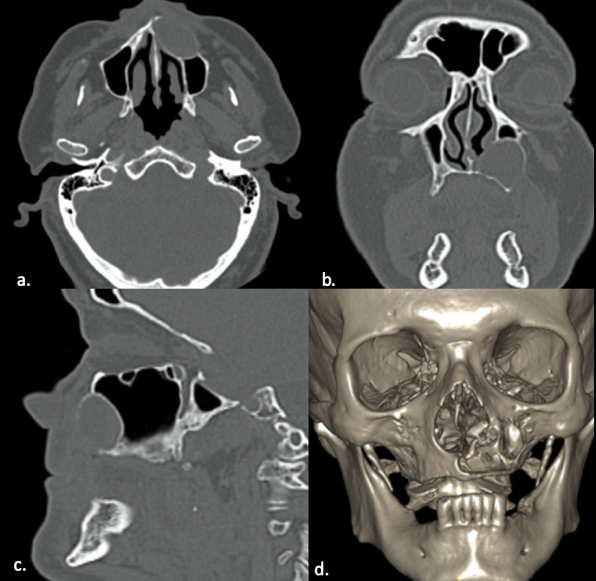
Tomografía computarizada prequirúrgica a. Corte axial; b. Corte coronal; c. Corte sagital; d. Reconstrucción 3D de la lesión ubicada en región subnasal izquierda.
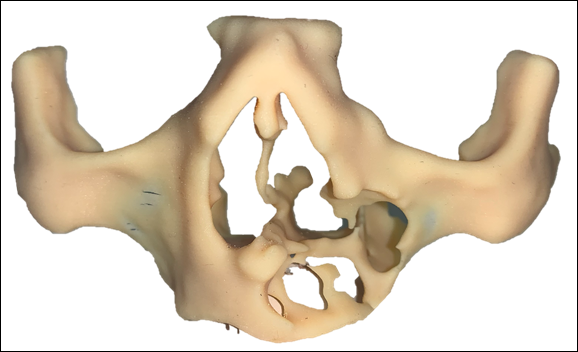
Modelo estereolitográfico donde se muestra la zona lítica del quiste
El paciente fue intervenido quirúrgicamente para exéresis del quiste ubicado en el maxilar; el procedimiento quirúrgico transcurrió sin novedades a través de una incisión intraoral desde la cresta alveolar para exponer la pared quística de forma amplia y total (Fig. 3).
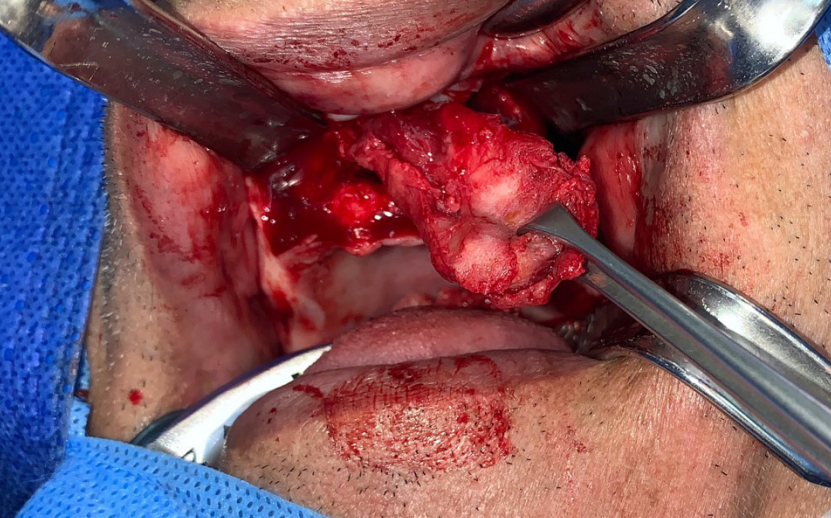
Imagen transoperatoria de exéresis de masa quística.
La masa quística obtenida fue enviada para el estudio histopatológico; además se realizó un curetaje agresivo de las paredes óseas y limpieza del campo quirúrgico con solución yodada (Fig. 4). El paciente fue citado 8 días después para control sin presentar novedades. El reporte del examen histológico refiere una masa quística con tejido óseo, granuloma de cristales de colesterol y células gigantes de linfocitos; por lo cual, el diagnóstico definitivo fue un granuloma central de células gigantes de comportamiento clínico no agresivo.
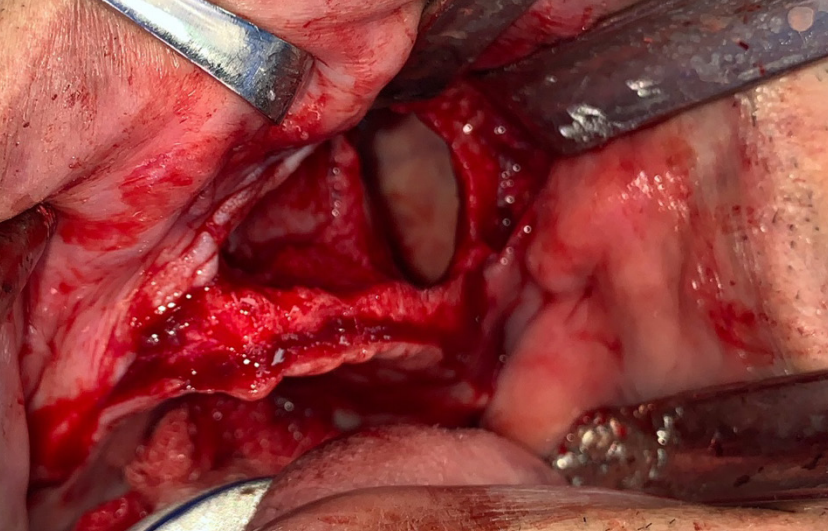
Lecho quirúrgico remanente posterior a curetaje agresivo de paredes óseas.
Luego del tratamiento quirúrgico el paciente acude al control postquirúrgico después de 8 días, un mes, 3 meses y finalmente 8 meses (Fig. 5).
Tomografía computarizada prequirúrgica a. Corte axial; b. Corte coronal; c. Corte sagital; d. Reconstrucción 3D de control postquirúrgico a los 8 meses.
Un año después de la cirugía no han ocurrido novedades, complicaciones ni recidivas. Actualmente en espera para realizar la rehabilitación oral con implantes dentales.
Discusión:
El manejo diagnóstico y quirúrgico del caso se realizó de forma protocolizada comenzando con la admisión del paciente, historia clínica, exámenes de laboratorio, estudios imagenológicos y modelos estereolitográficos con el fin de llegar al diagnóstico definitivo y así brindar a los pacientes un plan de tratamiento y un pronóstico a largo plazo.
Según el protocolo se realizó una biopsia por aspiración para descartar malignidad. El informe citológico reportó malignidad negativa y se propusieron diagnósticos diferenciales como el quiste nasoalveolar, quiste nasopalatino y quiste nasolabial. El examen clínico e histológico reportó características de GCCG de comportamiento clínico no agresivo.
La cirugía consistió en una enucleación de la masa quística que incluyó un curetaje agresivo de las paredes óseas y limpieza del campo quirúrgico con solución yodada con el cual se reduce la posibilidad de haber recidiva a largo plazo.
Se pueden seguir tres vías de tratamiento que incluyen la escisión quirúrgica sola en las cual puede haber recidiva hasta 16%, la escisión quirúrgica + curetaje 2,8% y la escisión quirúrgica + ostectomía periférica 0%10. Con el objetivo de reducir las tazas de recidiva se recomiendan tres tratamientos no tradicionales que incluyen: inyección de esteroides dentro de la lesión3, 7, inyecciones subcutáneas con interferón – Alpha3, 11, 12, 13 e inyecciones subcutáneas de calcitonina14, 15. Actualmente han habido múltiples estudios que afirman que el uso de bifosfonatos como el Denosumab pueden tener beneficios positivos en su tratamiento al inhibir el RANKL16, y por lo tanto inhibir la destrucción ósea mediada por osteoclastos17, 18, 19. El tratamiento con calcitonina puede causar epistaxis, náuseas, enrojecimiento, vómitos, malestar abdominal y dolor de cabeza15; el tratamiento con interferón podría desarrollar síntomas asociados a gripe, fiebre, erupción cutánea, náuseas, neutropenia, transaminasas elevadas, hipotiroidismo, pérdida de peso, neuropatía, diarrea, artralgia, mialgia, fatiga, pérdida de cabello, depresión y psicosis3,12. Por otro lado, el denosumab podría causar efectos secundarios como por ejemplo osteomielitis, osteonecrosis, artralgia, dolor de cabeza, náuseas, fatiga, dolor de espalda / extremidades y daño fetal por lo cual se debe considerar bajar la dosis de los medicamentos o su interrupción definitiva17, 19.
Conclusión:
Es importante priorizar un trabajo diagnóstico y realizar un diagnóstico diferencial con el quiste óseo traumático, ameloblastoma, quiste óseo aneurismático, mixoma odontogénico, tumor marrón del hiperparatiroidismo y quiste nasoalveolar para luego proponer un tratamiento quirúrgico y así evitar confusiones con otras patologías existentes y la posibilidad de recidiva. La enucleación con curetaje agresivo de las paredes óseas y limpieza del campo quirúrgico con solución yodada es un tratamiento exitoso para GCCG.
Referencias
1 Worth HM. Principles and practice of oral radiologic interpretation. Chicago: Year Book Medical Publishers, 1963:497- 505.
2 Garg P, Jain J, De N, Chatterjee K. A central giant cell granuloma in posterior part of maxilla—A case report. International Journal of Surgery Case Reports. 2017;30:222–225.
3 Pogrel MA. The Central Giant Cell Granuloma. Current Therapy In Oral and Maxillofacial Surgery. 2012:410-413.
4 Schreuder W, vandenBerg H, Westermann A, Peacock Z, Lange J. Pharmacological and surgical therapy for the central giant cell granuloma: A long-term retrospective cohort study. Journal of Cranio-Maxillofacial Surgery. 2017;45(2):232–243.
5 Bocchialini G, Salvagni L, Guerini A, Castellani A. Central giant cell granuloma of the mandibular condyle: A rare case and a literature review. 2020;6(1):1-4.
6 Chrcanovic B, Gomes C, Gomez R. Peripheral giant cell granuloma: An updated analysis of 2824 cases reported in the literature. Journal of Oral Pathology & Medicine. 2018;47(5):454–459.
7 Melo-Muniz VRV, Nunes FD, Cangussu MCT, Cury PR, Xavier FCA, Azevedo RAD, Leitão ÁCGH, Valverde LDF, Júnior BC, Santos JND. Central giant cell granuloma: A clinicopathological and immunohistochemical study of macrophages, blood vessels, lymphatic vessels and regulatory proteins. Annals of Diagnostic Pathology. 2020;46:151526.
8 Kudva A, Cariappa K, Dhara V, Solomon M. Central giant cell granuloma: An uncommon presentation. Oral and Maxillofacial Surgery Cases. 2018;4(4):135–140.
9 Yamaguchi T, Dorfman D. Giant cell reparative granuloma: a comparative clinicopathologic study of lesions in gnathic and extragnathic sites. Int J Surg Pathol. 2001;9(3):189- 200
10 Kermer C, Millesi W, Watzke M. Local injection of corticosteroids for central giant cell granuloma. A case report, Int J Oral Maxillofac Surg. 1994;23:366-368.
11 Dickerman JD. Interferon and giant cell tumors, Pediatrics. 1994;103:1282-1283.
12 Hameed M, O’Connell J, Rogers S. Management of an aggressive giant cell granuloma of the mandible with denosumab: a case report. British Journal of Oral and Maxillofacial Surgery. 2019;57(7):691–693.
13 Liu B, Yu S, Li. Multinucleated giant cells in various forms of giant cell containing lesions of the jaws express features of osteoclasts. Journal of Oral Pathology and Medicine. 2003;32(6):367–375.
14 Tabrizi R, Fardisi S, Zamiri B, Amanpour S, Karagah T. Can calcitonin nasal spray reduce the risk of recurrence of central giant cell granuloma of the jaws? A double-blind clinical trial. International Journal of Oral and Maxillofacial Surgery. 2016;45(6):756-759
15 Carlos R, Sedano H.. Intralesional corticosteroids as an alternative treatment for central giant cell granuloma. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontology. 2002;93(2):161–166.
16 Chuong R, Kaban L, Kozakewich H, Perez-Atayde A. Central giant cell lesions of the jaws: A clinicopathologic study. Journal of Oral and Maxillofacial Surgery. 1986;44(9):708–713.
17 Naidu A, Malmquist M, Denham C, Schow. Management of Central Giant Cell Granuloma With Subcutaneous Denosumab Therapy. Journal of Oral and Maxillofacial Surgery. 2014;72(12):2469–2484.
18 Bredell M, Rordorf T, Kroiss S, Rücker M, Zweifel D, Rostetter C. Denosumab as a Treatment Alternative for Central Giant Cell Granuloma: A Long-Term Retrospective Cohort Study. Journal of Oral and Maxillofacial Surgery. 2018;76(4):775–784.
19 Mukaihara K, Suehara Y, Kohsaka S, Akaike K, Tanabe Y, Kubota D, Saito T. Protein Expression Profiling of Giant Cell Tumors of Bone Treated with Denosumab. 2016;11(2).
20 Stavropoulos F, Katz J. Central giant cell granulomas: a systematic review of the radiographic characteristics with the addition of 20 new cases. Dentomaxillofacial Radiology. 2002;31(4):213–217.
21 Chen Y, Zhang J, Han Y, Troulis M, August M. Benign Pediatric Jaw Lesions at Massachusetts General Hospital Over 13 Years. Journal of Oral and Maxillofacial Surgery. 2020;78(7):1124-1135.
22 Angelini A, Pagliarini E, Belluzzi E, Cappellesso R, Ruggieri P. Giant cell reparative granuloma of the scapula: report of a case and literature review. Skeletal Radiol. 2019;48(8):1293–1298.
23 Atarbashi-Moghadam F, Atarbashi-Moghadam S, Namdari M, Shahrabi-Farahani S. Reactive oral lesions associated with dental implants. A systematic review. J Investig Clin Dent. 2018;9(4).
24 Gadicherla S, Smriti K, John E, Pentapati K-C, Bhagania M. Intra-lesional medicaments for the management of intra-osseous lesions of maxilla and mandible - systematic review. J Int Soc Prev Community Dent. 2020;10(1):36-45.
Notas de autor